Sur la piste d’un vaccin contre l’asthme allergique
L’asthme est une maladie chronique qui touche environ 340 millions de personnes dans le monde. L’asthme allergique représente 50 % de l’asthme chez l’adulte. Dans les années à venir, un nouveau vaccin contre cette forme pourrait voir le jour.
En mai 2021, l’Institut Pasteur, associé à l’Inserm et la start-up française NEOVACS, ont publié une étude sur un projet de vaccin contre l’asthme allergique testé sur des souris. Il s’agirait d’induire une réponse immunitaire sur le long terme contre les éléments de l’organisme qui provoquent une allergie.
Être asthmatique
L’asthme est une inflammation des bronches des poumons provoquant des crises qui peuvent durer de quelques minutes à plusieurs heures. La fréquence de ces crises varie selon les individus. Les personnes atteintes ont des difficultés à respirer, une respiration sifflante, une toux sèche, une sensation d’oppression dans la poitrine. Il apparaît lorsqu’il y a des prédispositions génétiques (des antécédents familiaux) et à cause de facteurs favorisants comme le tabagisme, le pollen, les acariens, les poils d’animaux, un effort physique, des produits chimiques ou encore la pollution atmosphérique…
L’air passe dans les bronches. Chez une personne asthmatique les parois des bronches sont plus épaisses et très sensibles. Les facteurs favorisants vus précédemment vont entraîner une inflammation de ces dernières. La muqueuse se dilate et les muscles se contractent, il y a une sécrétion de mucus et l’air passe plus difficilement. Lorsqu’une personne est en crise d’asthme, elle va inhaler un bronchodilatateur, une molécule forçant les muscles des bronches à se relâcher afin que l’air puisse à nouveau passer. Parfois, les personnes malades sont obligées de prendre un traitement plus lourd, des corticoïdes, afin de faire passer la crise. Mais ceci n’est pas toujours efficace contre les formes sévères.
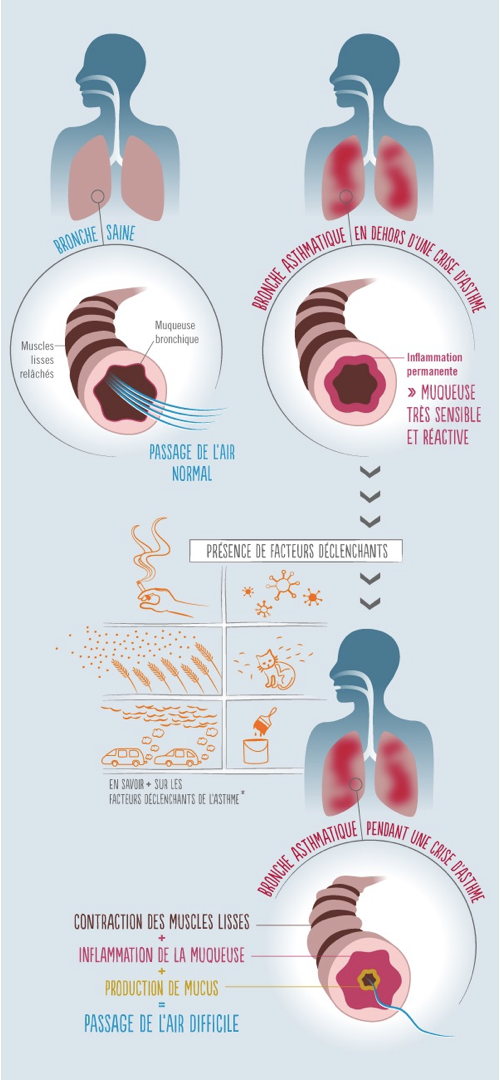 Schéma du déclenchement d’une crise d’asthme (source : https://www.ameli.fr/assure/sante/themes/asthme/asthme-comprendre-0)
Schéma du déclenchement d’une crise d’asthme (source : https://www.ameli.fr/assure/sante/themes/asthme/asthme-comprendre-0)
Asthme allergique : déclencheurs et conséquences
Les allergènes présents dans l’atmosphère, tels que les acariens, les poils d’animaux, etc., vont déclencher une réaction allergique dans l’organisme. Chez les personnes asthmatiques, cette réaction allergique peut être l’origine d’une crise d’asthme : c’est ce que l’on appelle l’asthme allergique (voir l’article « Je suis allergique docteur, au secours ! »). Afin de se défendre contre ces éléments étrangers, les cellules immunitaires vont sécréter des anticorps particuliers : les IgE. Ces anticorps vont se fixer aux allergènes et permettre le recrutement des soldats de l’immunité spécifiques à leur élimination (voir l’article « Les mécanismes de l’allergie »). Lors d’une allergie, l’organisme produit plus d’anticorps que nécessaire, ce qui va créer une inflammation importante.
Un espoir avec le vaccin contre l’asthme
La vaccination permet, par le biais d’une injection d’une molécule, de protéger toute une population contre une maladie donnée (voir l’article « La vaccination, notre garde du corps »). Dans le cas de l’asthme allergique, il s’agirait surtout de protéger la personne contre ses propres défenses immunitaires qui ont tendance à s’enflammer trop vite.
L’étude menée à l’Institut Pasteur sur un éventuel vaccin vise à diminuer la production des anticorps IgE par l’intermédiaire des interleukines IL-4 et IL-13. Ces dernières sont des molécules qui vont contribuer à la production des IgE. Le vaccin a pour but de faire produire à l’organisme des anticorps dirigés contre ces interleukines. Des traitements visant les IgE existent déjà, mais ils sont à prendre tout au long de la vie du patient. Ce vaccin vise à prodiguer une immunité sur le long terme.
Dans cette étude, les chercheurs ont mis au point un vaccin conjugué. Un vaccin est composé d’un antigène (petite molécule présente à la surface du pathogène) contre lequel on veut que l’organisme développe ses soldats. Un vaccin conjugué est composé de deux antigènes différents, un fort et un faible. L’antigène faible va produire peu, voire pas du tout de réaction immunitaire, tandis que l’antigène fort va induire une très forte réaction immunitaire. On conjugue les deux dans un même vaccin afin que l’organisme déclenche une réaction immunitaire contre l’antigène fort, et par cascade cette réaction immunitaire réagira contre l’antigène faible.
On peut voir cela comme une alarme de voiture. Lorsqu’un voyant s’allume sur la voiture, on l’emmène au garage pour régler le souci. Il n’est pas rare que le garagiste trouve d’autres problèmes à réparer également. Dans notre cas, l’antigène fort est la protéine CRM197, un mutant non toxique (modifiée par les chercheurs) de la toxine diphtérique, c’est notre voyant de voiture qui fait qu’on l’amène au garage. Le système immunitaire va être activé par cette protéine inconnue qu’il pense pathogène. Elle est d’ailleurs utilisée dans de nombreux autres vaccins conjugués. Les antigènes faibles sont les interleukines IL-4 et IL-13 recombinantes. Ces dernières ont des structures très semblables aux IL-4 et IL-13 présentes dans l’organisme mais elles ne peuvent pas induire la production d’IgE. Il s’agit des petits soucis de la voiture dont on n’aurait pas été au courant si on ne l’avait pas emmenée chez le garagiste.
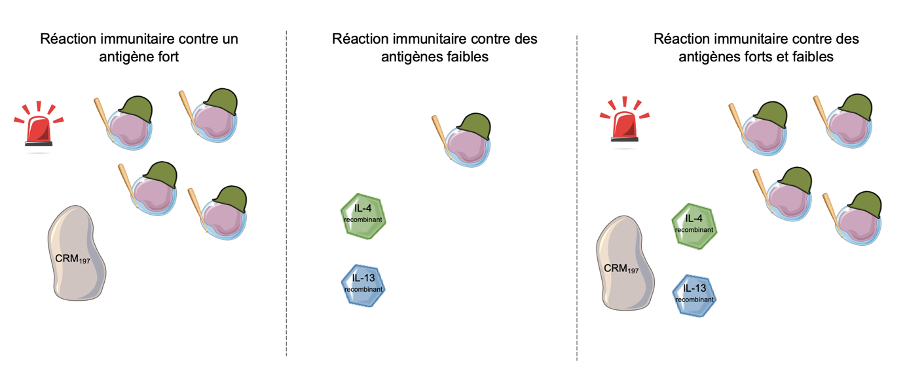 Schéma du fonctionnement d’un vaccin conjugué
Schéma du fonctionnement d’un vaccin conjugué
Ce vaccin conjugué a été testé sur des souris. Les résultats ont montré que 6 semaines après la 1re injection, 90 % des souris avaient un fort taux d’anticorps dirigés contre les IL-4 et les IL-13, suffisamment fort pour neutraliser l’activité des interleukines et empêcher la production d’IgE. Après un an, 60 % de ces souris conservent un taux d’anticorps. Les chercheurs ont également pu constater que le vaccin diminuait les symptômes de l’asthme et ne présentait pas d’effets secondaires.
Représentation du taux d’anticorps contre les interleukines IL-4 et IL-13 dans les souris 6 semaines et 12 mois après l’injection du vaccin
Ces résultats sont très prometteurs et laissent sous-entendre qu’avec une deuxième dose de ce vaccin, le taux d’anticorps augmenterait à nouveau. Il reste maintenant à réaliser des essais cliniques, c’est-à-dire des tests encadrés de ce vaccin sur des personnes volontaires, malades ou non, afin de déterminer les doses à administrer, les potentiels effets secondaires et le nombre d’injections nécessaires pour que l’immunité soit optimale. Le vaccin est un véritable espoir pour toutes les personnes atteintes d’asthme allergique, notamment sous forme grave.
Sources :
1) Eva Conde et al. Dual vaccination against IL-4 and IL-13 protects against chronic allergic asthma in mice. Nature. 2020. 2) Sophie Laffont et al. Biais de sexe dans l’asthme allergique. Med Sci. 2018. 3) https://www.qare.fr/sante/asthme/allergique/ 4) https://www.ameli.fr/assure/sante/themes/asthme/asthme-comprendre-0 5) https://www.futura-sciences.com/sante/definitions/sante-vaccin-conjugue-13560/
Commentaire ( 0 ) :
Partager
Catégories
Cela pourrait vous intéresser :
S'inscrire à notre newsletter
Nous publions du contenu régulièrement, restez à jour en vous abonnant à notre newsletter.